
Przejdź do źródła
tygodnikmedyczny.pl
Rozwój terapii z wykorzystaniem komórek układu odpornościowego i biomateriałów może zrewolucjonizować leczenie przewlekłych ran, poprawiając jakość życia pacjentów. Badania prowadzone w Medizinische Hochschule Hannover sugerują, że nowatorskie podejścia mogą wesprzeć regenerację tkanek.

Przejdź do źródła
tygodnikmedyczny.pl
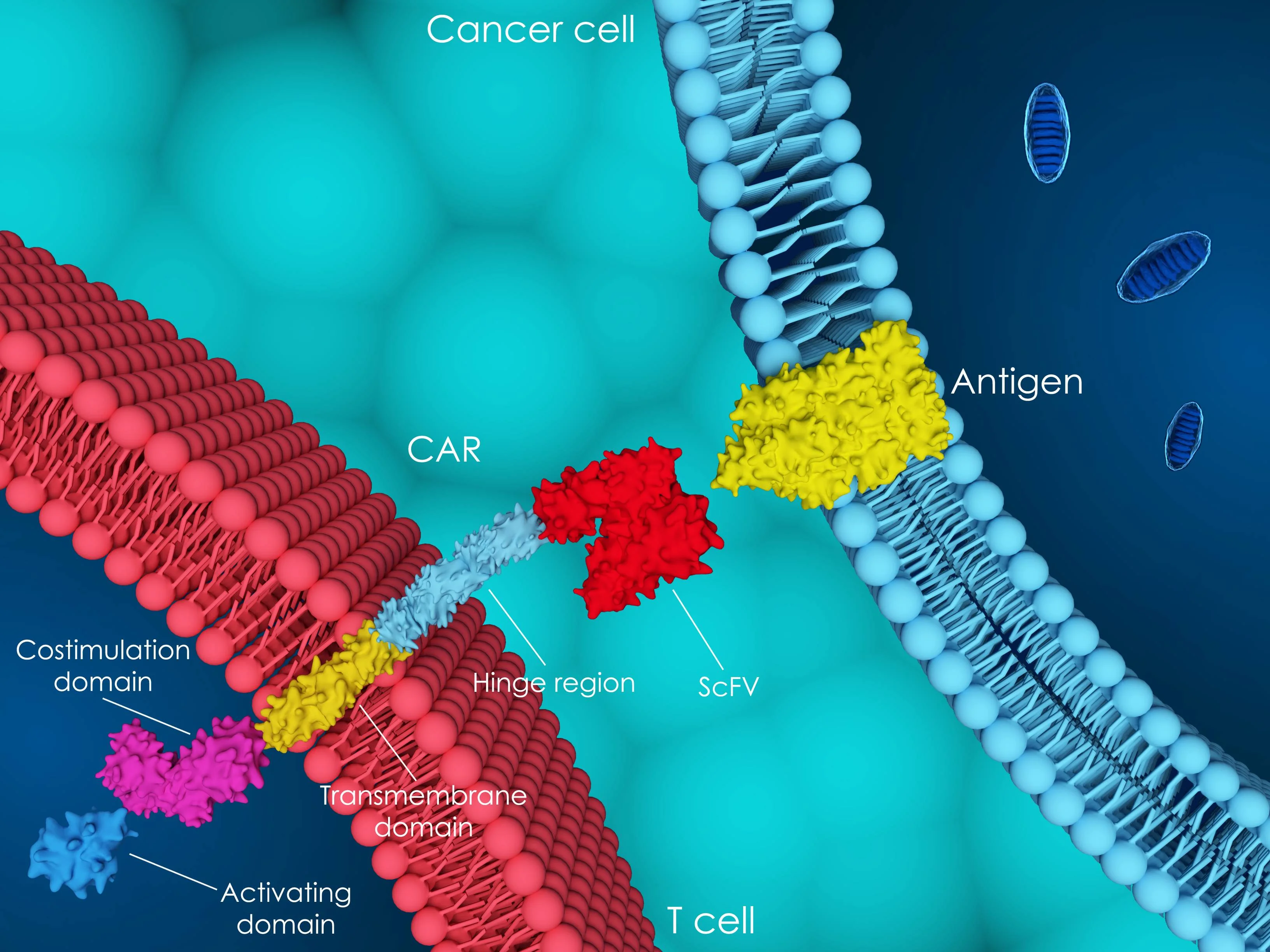
Terapia komórkowa CAR-T, uznawana za przełom w leczeniu nowotworów hematologicznych, jest już stosowana w Polsce u chorych na szpiczaka plazmocytowego. Eksperci podkreślają jej wyjątkową skuteczność, ale zwracają uwagę, że na razie dotyczy ona wybranej, niewielkiej grupy pacjentów. Wciąż brakuje danych o długoterminowych efektach i pełnej dostępności finansowania w tym wskazaniu.
Powiązane artykuły
Terapia CAR-T dla chorych na szpiczaka plazmocytowego jest już dostępna w Polsce i, według ekspertów, może prowadzić do całkowitego wyleczenia części pacjentów.
medexpress.pldana-farber.org+4Odkrycie białka Src na powierzchni komórek nowotworowych przez zespół Jima Wellsa może przynieść rewolucję w immunoterapii. Chociaż to odkrycie otwiera nowe możliwości terapeutyczne, jego praktyczne zastosowanie wciąż wymaga dalszych badań i analiz klinicznych.
statnews.comWprowadzenie terapii komórkowych opartych na komórkach pluripotentnych indukowanych (iPSCs) w Japonii stanowi przełom w leczeniu chorób neurodegeneracyjnych i sercowych. Choć wyniki badań klinicznych są obiecujące, ograniczone dane o bezpieczeństwie i skuteczności budzą poważne wątpliwości.
medicalnewstoday.comHematolodzy apelują o możliwość indywidualnego doboru terapii w hemofilii także dla dorosłych pacjentów, wskazując na korzyści zdrowotne i ekonomiczne.
rynekzdrowia.plstronazdrowia.pl+6Prof. Tomasz Banasiewicz ostrzega, że w Polsce narasta niedoszacowany problem zakażeń miejsca operowanego, spotęgowany starzeniem się społeczeństwa i antybiotykoopornością.
medkurier.plnaukawpolsce.pl+1Eksperci apelują o jasne kryteria i szersze wykorzystanie instrumentów refundacyjnych, by zwiększyć dostęp do nowoczesnych terapii hemofilii bez nadmiernego obciążenia budżetu ochrony zdrowia.
medexpress.pl